I. Tổng quan
Tuyến nước bọt là cơ quan ngoại tiết, có chức năng sản xuất và tiết nước bọt vào khoang miệng, giúp tiêu hoá thức ăn, giữ ẩm môi trường miệng, và giúp bảo vệ chống lại nhiễm trùng[1]. Ở người, có 3 đôi tuyến lớn là tuyến mang tai, tuyến dưới hàm, tuyến dưới lưỡi, và hàng trăm tuyến nước bọt phụ phân bố rải rác trong miệng (Hình 1). Trong đó:- Tuyến mang tai là tuyến có kích thước lớn nhất, nằm ngang phía trước tai. Đây là tuyến nước bọt nhầy, tiết nước bọt qua ống Stenon (hay còn gọi là ống Stensen).
- Tuyến dưới hàm là tuyến lớn thứ hai, nằm dưới hàm ở vị trí các răng sau. Đây là tuyến hỗn hợp, có ống tiết là ống Wharton.
- Tuyến dưới lưỡi là tuyến hỗn hợp, nằm ngay dưới lưỡi. Tuyến này chủ yếu tiết ra men tiêu hóa amylase giúp phân giải tinh bột trong thức ăn.

II. Nguyên nhân và các yếu tố nguy cơ gây ung thư tuyến nước bọt
Hiện nay, các nhà khoa học vẫn chưa tìm ra được nguyên nhân cụ thể dẫn đến khối u tuyến nước bọt. Một số nghiên cứu cho thấy đột biến gen (MECT1-MAML2, HER2, EGFR,…) có liên quan đến việc hình thành và tiến triển một số loại u tuyến nước bọt[3]. Một số yếu tố nguy cơ dẫn đến ung thư tuyến nước bọt, cụ thể là:- Tỉ lệ ung thư tuyến nước bọt nằm trong khoảng 1.1-1.3/100.000 người (~0.001%), và phổ biến ở nam giới hơn nữ giới. Tuy nhiên, tỉ lệ này tăng theo tuổi với ước tính 7/100.000 người (0.007%) ở độ tuổi 70 trở lên[4].
- Người có tiền sử xạ trị ở vùng đầu cổ có nguy cơ ung thư tuyến nước bọt cao hơn. Bên cạnh đó, sự tiếp xúc tại nơi làm việc hoặc môi trường có một số chất phóng xạ cũng có thể làm tăng nguy cơ ung thư tuyến nước bọt[5].
- Một số nghiên cứu cho thấy công việc tiếp xúc với mùn cưa và hóa chất được sử dụng trong ngành thuộc da, thuốc trừ sâu và một số dung môi công nghiệp có thể làm tăng nguy cơ mắc ung thư tuyến nước bọt. Tuy nhiên, những mối liên quan này chưa có bằng chứng chắc chắn[5].
III. Triệu chứng của ung thư tuyến nước bọt
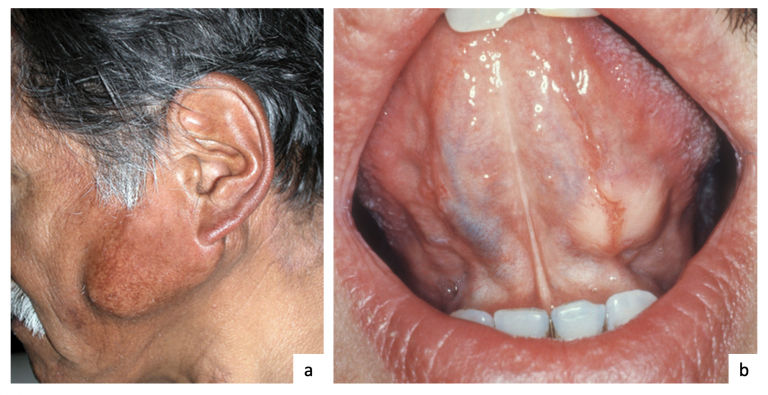
Ung thư tuyến nước bọt có thể có hoặc không có triệu chứng, và thường được phát hiện tình cờ qua khám sức khỏe định kỳ hoặc kiểm tra răng miệng. Bạn cần trao đổi với bác sĩ nếu có một trong các dấu hiệu sau đây[6]:- Nổi cục ở mặt, cổ hoặc trong miệng (thường không đau).
- Tê hoặc yếu một phần khuôn mặt.
- Mất khả năng cử động một số cơ mặt, đặc biệt nếu cơ một bên mặt không cử động được và vùng bị ảnh hưởng lan rộng dần. Dấu hiệu này được gọi là liệt mặt tiến triển.
- Đau hoặc sưng ở mặt, cằm, vùng xương hàm hoặc cổ.
- Có sự bất cân xứng kích thước và/hoặc hình dạng hai bên khuôn mặt hoặc cổ.
IV. Đường lây truyền
Ung thư tuyến nước bọt không lây truyền thông qua bất kỳ con đường nào.V. Làm sao để chẩn đoán và tầm soát ung thư tuyến nước bọt
Để chẩn đoán ung thư tuyến nước bọt, bác sĩ sẽ khai thác tiền sử bệnh, các yếu tố nguy cơ, đánh giá sức khoẻ chung, kiểm tra ngoài mặt, khoang miệng, hầu họng, và thanh quản. Các hạch bạch huyết (cục dưới da) ở cổ cũng được đánh giá, vì đây là dấu hiệu lan rộng của ung thư. Hơn nữa, nếu có dấu hiệu tê hoặc yếu trên khuôn mặt, một số xét nghiệm khác cũng cần thiết để đánh giá sự tổn thương thần kinh. Một số xét nghiệm sau đây có thể được sử dụng để chẩn đoán ung thư tuyến nước bọt:- Sinh thiết: Đây là tiêu chuẩn vàng để xác định chắc chắn tình trạng ung thư, bằng cách lấy một mẫu mô nhỏ để xét nghiệm. Tuy nhiên, đối với khối u tuyến nước bọt, sinh thiết dao thường chống chỉ định trong hầu hết mọi trường hợp. Sinh thiết kim là lựa chọn ưu tiên để chẩn đoán, và có thể được thực hiện dưới sự hướng dẫn của siêu âm.. Nếu không thể sinh thiết, bác sĩ sẽ đề xuất các xét nghiệm khác để hỗ trợ chẩn đoán.
- Nội soi: Cho phép quan sát bên trong cơ thể bằng ống nội soi. Tùy vào vị trí, có các tên gọi khác nhau như nội soi thanh quản, nội soi hầu họng, nội soi mũi họng. Bệnh nhân có thể được gây mê để giảm lo âu khi thực hiện nội soi.
- Chụp cắt lớp CT: Sử dụng tia X để tạo ra hình ảnh 3 chiều và cắt ngang chi tiết của cơ thể. Chụp CT có thể được sử dụng để đo kích thước khối u. Đôi khi, một loại thuốc nhuộm đặc biệt được đưa vào cơ thể bằng cách tiêm tĩnh mạch hoặc uống trước khi chụp để cung cấp hình ảnh chi tiết có độ tương phản tốt hơn.
- Chụp cộng hưởng từ MRI: MRI sử dụng từ trường, để tạo ra hình ảnh chi tiết của cơ thể, đặc biệt là hình ảnh mô mềm. MRI có thể được sử dụng để xác định chính xác vị trí, phạm vi, kích thước khối u, đồng thời cho thấy bất kì hạch bạch huyết phì đại hoặc đánh giá sự bất thường các cơ quan khác do sự lây lan của ung thư. Tương tự như CT, MRI cũng có thể sử dụng các chất cản quang để tăng độ tương phản hình ảnh.
- Chụp cắt lớp phát xạ positron PET: Phương pháp này thường được kết hợp với chụp CT, còn được gọi là chụp PET-CT. Đồng thời, một chất đánh dấu phóng xạ được tiêm vào cơ thể (một dạng của đường glucose). Chất đường này được hấp thụ nhiều hơn bởi các tế bào sử dụng nhiều năng lượng, như tế bào ung thư. Hình ảnh thu được kết hợp với hình ảnh CT để có được thông tin chi tiết hơn về vị trí của chất đánh dấu.
- Chụp X quang toàn cảnh: Còn được gọi là chụp Panorex. Đây là hình ảnh X-quang sử dụng đánh giá chi tiết tình trạng răng và nha chu để có kế hoạch điều trị thích hợp trước, trong và sau khi điều trị ung thư.
- Hiện tại, chưa có xét nghiệm nào có thể tầm soát sớm ung thư tuyến nước bọt. Vì vậy, bệnh nhân cần trao đổi với bác sĩ nếu có những triệu chứng mô tả bên trên, và thường xuyên kiểm tra sức khỏe tổng quát, răng miệng định kì để phát hiện sớm và có kế hoạch điều trị phù hợp, hiệu quả.
VI. Điều trị
Ung thư tuyến nước bọt thường được chữa khỏi, đặc biệt nếu phát hiện ở giai đoạn sớm. Tuy nhiên, nghiên cứu cho thấy sự tái phát của ung thư tuyến nước bọt có liên quan mật thiết đến giai đoạn bệnh, và tỉ lệ tái phát cao lên đến 37% đối với ung thư phát hiện ở giai đoạn trễ (giai đoạn III, IV)[7]. Điều này càng nhấn mạnh tầm quan trọng của việc phát hiện sớm, điều trị sớm của ung thư tuyến nước bọt để đạt được kết quả điều trị khả quan nhất. Mặc dù mục tiêu chính của điều trị là chữa khỏi ung thư, việc bảo tồn chức năng của các dây thần kinh, cơ quan và mô lân cận cũng rất quan trọng. Việc lựa chọn phương pháp điều trị được cân nhắc trên nhiều yếu tố lâm sàng và bệnh học. Và cũng như điều trị các loại ung thư khác, đây là sự kết hợp của nhiều chuyên khoa và mô thức khác nhau, dựa trên các phương pháp chính là phẫu thuật, kết hợp thêm liệu pháp bổ trợ như xạ trị hoặc hóa trị.1. PHẪU THUẬT
Là phương pháp điều trị chính cho ung thư tuyến nước bọt. Mục đích của phẫu thuật là loại bỏ một cách tối ưu khối ung thư kèm với mô khỏe mạnh xung quanh, gọi là rìa cắt an toàn, để đảm bảo không còn tế bào ung thư sót lại sau phẫu thuật. Ung thư có thể cắt bỏ hoàn toàn hay không phụ thuộc vào mức độ phát triển và xâm lấn của nó với các cấu trúc lân cận. Nếu ung thư đã lan đến các hạch bạch huyết, hoặc ung thư hoạt động mạnh có khả năng phát triển và lan rộng nhanh chóng, phẫu thuật cắt bỏ khối u có thể kết hợp nạo hạch cổ để ngăn ngừa di căn. Phẫu thuật có những biến chứng đáng kể, đặc biệt nếu ung thư nằm ở gần các cấu trúc giải phẫu quan trọng như mạch máu, dây thần kinh,… Các biến chứng có thể kể đến như sưng, gây khó thở và khó nuốt; thần kinh mặt có thể bị ảnh hưởng tạm thời hoặc vĩnh viễn; tình trạng khuyết hổng hoặc sự bất cân xứng và thẩm mỹ khuôn mặt sau phẫu thuật có thể cần phải giải quyết bằng phẫu thuật tái tạo thẩm mỹ hoặc phục hình hàm mặt. Từ năm 1974, phương pháp điều trị ung thư tuyến nước bọt không chỉ đơn thuần phẫu thuật mà dần chuyển sang hướng kết hợp phẫu thuật với xạ trị hoặc hóa trị[8]. Một số loại ung thư tuyến nước bọt có tỉ lệ sống cao hơn khi kết hợp phẫu thuật và xạ trị hơn là phẫu thuật đơn thuần[9]. Vì vậy, việc quyết định phương pháp điều trị nào còn phụ thuộc vào phân loại và giai đoạn bệnh.2. XẠ TRỊ
Xạ trị sử dụng tia X hoặc hạt nhân có năng lượng cao để tiêu diệt và làm chậm sự phát triển của tế bào ung thư. Liệu pháp xạ trị được sử dụng khi:- Là phương pháp điều trị chính (một mình hoặc kết hợp với hóa trị liệu) đối với một số ung thư tuyến nước bọt không thể cắt bỏ bằng phẫu thuật vì kích thước lớn hoặc vị trí bất lợi của khối u, hoặc bệnh nhân không muốn phẫu thuật vì lý do cá nhân.
- Sau phẫu thuật, để cố gắng tiêu diệt bất kỳ tế bào ung thư nào có thể bị bỏ sót trong phẫu thuật để giảm nguy cơ tái phát của ung thư.
- Ở những người bị ung thư tuyến nước bọt tiến triển để làm giảm các triệu chứng như đau, chảy máu hoặc khó nuốt.Xạ trị có thể gây biến chứng sâu răng. Do đó, tình trạng sức khỏe răng miệng sẽ được đánh giá và điều trị trước khi bắt đầu xạ trị. Ngoài ra, tình trạng khô miệng và giảm tiết nước bọt do tia bức xạ làm tổn thương mô tuyến thường xảy ra sau xạ trị, gây ảnh hưởng đến chất lượng cuộc sống bệnh nhân[10]. Vấn đề chăm sóc răng miệng cho bệnh nhân xạ trị và một số phương pháp giúp cải thiện tình trạng khô miệng và giảm tiết nước bọt được đề cập chi tiết hơn ở bài khác.







