I. Giới thiệu
Nhiều loại vi khuẩn được xem là yếu tố gây bệnh và là một trong những yếu tố gây ung thư chẳng hạn như Helicobacter pylori gây ung thư dạ dày, Citrobacter rodentium liên quan đến ung thư đại trực tràng, Salmonella typhi liên quan đến ung thư gan, mycobacterium tuberculosis liên quan đến ung thư phổi…Các vi khuẩn này gây bệnh do tiết ra các loại độc tố gây độc cho cơ thể hay gây đáp ứng viêm từ đó kích thích hình thành ung thư. [1]
Vậy tại sao lại có liệu pháp chữa ung thư dựa trên vi khuẩn???
Những phương pháp trị liệu ung thư truyền thống như phẫu thuật, xạ trị, hóa trị còn tồn tại nhiều khuyết điểm từ đó yêu cầu cần có những phương pháp mới nhằm giúp cho việc điều trị ung thư ngày càng hiệu quả hơn. Sau đây là một số hạn chế của các phương pháp trị liệu truyền thống và cũng là lý do để các nhà khoa học phát triển các liệu pháp dựa trên vi khuẩn:
– Phẫu thuật cắt bỏ khối u không hiệu quả với những bệnh nhân đã di căn.
– Xạ trị sử dụng các tia xạ để tiêu diệt tế bào ung thư thông qua việc phá hủy DNA của tế bào. Các bức xạ tác động lên DNA thông qua quá trình oxy hóa và cần có sự hiện diện của các phân tử oxy tại vị trí mô ung thư cần tiêu diệt. Do đó việc phá hủy DNA sẽ bị suy yếu khi thiếu các phân tử oxy. Nhiều nghiên cứu đã chứng minh bên trong khối u tồn tại tình trạng thiếu oxy (hypoxia), do đó hiệu quả xạ trị bị suy giảm. (Bạn đọc có thể tìm hiểu sâu hơn về tình trạng thiếu oxy- hypoxia tại đây: https://ruybangtim.com/tinh-trang-thieu-oxy-trong-khoi-u-tumor-hypoxia-nguy-co-va-lieu-phap)
– Điều kiện thiếu oxy trong khối u cũng làm cho các tế bào ung thư kháng với nhiều loại thuốc hóa trị do một số nguyên nhân: khoảng cách xa giữa khối u và các mạch máu làm các thuốc hóa trị không đến được đích cần thiết, các gen mã hóa cho việc kháng thuốc như các gen thuộc họ P-glycoprotein tăng mạnh trong điều kiện thiếu oxy hay không thể kích hoạt gây chết tế bào theo lập trình (apoptosis). Ngoài ra một số thuốc hóa trị giống với bức xạ là cần oxy để gây độc tế bào như bleomycin do đó hiệu quả bị suy giảm đáng kể.
Trong thập kỷ vừa qua, nhiều nghiên cứu đã cho thấy một số loài vi khuẩn có khả năng tích tụ trong khối u, phát triển và từ đó ức chế khối u hay tiêu diệt chính khối u đó. Việc sử dụng vi khuẩn để phát triển liệu pháp ung thư có nhiều thuận lợi so với các phương pháp truyền thống trên.

Hình 1. So sánh giữa liệu pháp trị liệu sử dụng vi khuẩn và hóa trị, xạ trị
Thứ nhất, một số loài vi khuẩn tích tụ bên trong khối u cao gấp 1000 lần so với mô khỏe mạnh. Sự tăng trưởng của vi khuẩn giúp cải thiện khả năng tác động tới khối u mà không cần các biện pháp hỗ trợ. Bộ gen của vi khuẩn đã được giải mã toàn bộ và hiện tại nhờ các kỹ thuật di truyền đã giúp các nhà khoa học cải biến bộ gen của vi khuẩn để an toàn trên người và tăng cường khả năng tiêu diệt khối u.
Thứ 2, Sự phân bố các mạch máu bất bình thường tạo nên điều kiện thiếu oxy và hoại tử trong khối u, trong khi các mô khỏe mạnh không có tình trạng này. Do đó, một số vi khuẩn kị khí được tìm thấy trong khối u như Clostridium và Bifidobacterium mà không hề có ở các mô thông thường. So với các vi khuẩn kị khí, các loài kị khí không bắt buộc như E.coli và Salmonella được chú ý cho phát triển các liệu pháp nhiều hơn vì các loài này không phụ thuộc chặt chẽ vào lượng oxy có trong môi trường, do đó nó có thể tấn công vào khối u bất kì kích thước nào hay khối u đã di căn. Trong khi vi khuẩn kị khí không thể tấn công các khối u nhỏ và khối u di căn vì sự hiện diện của oxy trong các mô ung thư đó là chất độc của chúng.
Ngoài ra, Cơ chế tấn công lên khối u của vi khuẩn còn một số hướng tiếp cận: hóa ứng động (chemotaxis – hóa ứng động là sự vận động được cảm ứng do các tác nhân hóa học), nhờ khả năng di động của vi khuẩn giúp vi khuẩn tiếp cận khối u, sự xâm nhập của vi khuẩn kích hoạt các cytokine kích thích phản ứng viêm và làm giãn nở các mạch máu khối u giúp vi khuẩn xâm nhập vào sâu bên trong.[2, 3]
Bảng: thuận lợi của hướng điều trị sử dụng vi khuẩn
| Thuận lợi | Chi tiết |
| Có thể tiến hành trên nhiều loại ung thư | Ung thư vú, ung thư gan, tuyến tiền liệt, phổi, ruột kết, bàng quang… |
| Biểu hiện các yếu tố tiêu diệt khối u
Khả năng phân phối đa dạng |
Các chất gây độc: Cytolysin A, TNF-a, TRAIL, FASL
Các cytokine: IL-2, IL-12, IL-18 Các yếu tố ức chế hình thành mạch máu: Endostatin Phân phối các protein Các enzyme – tiền thuốc DNA RNA (siRNA, shRNA)
|
| Kích hoạt các đáp ứng miễn dịch | Hoạt hóa các đáp ứng miễn dịch lên khối u
Phân phối các kháng nguyên gây đáp ứng miễn dịch Suy giảm các đại thực bào liên quan đến khối u |
| Có khả năng kết hợp với các liệu pháp khác | Kết hợp với hóa trị
Kết hợp xạ trị Kết hợp với các liệu pháp dùng virus như oncolytic virus |
II. Các chiến lược điều trị ung thư dựa trên vi khuẩn:
Vào thế kỷ 19, Coley dùng streptococcal (liên cầu khuẩn) và các độc tố từ liên cầu khuẩn để điều trị cho bệnh nhân không mổ được. Hiện nay, nhiều loài vi khuẩn có tính độc được cải biến thành các chủng nhược độc (attenuated) hay dùng các kỹ thuật di truyền nhằm loại bỏ các gen có nguy cơ gây hại để an toàn trên người. Một số nghiên cứu trên chủng Salmonella VNP20009 loại bỏ gen purI và msbB đã được thử nghiệm lâm sàng pha I với các bệnh nhân ung thư tế bào hắc tố (melanoma) và ung thư tế bào thận.[4] Một số nghiên cứu khác loại bỏ gen relA và SpoT hoặc tạo ra một chủng đột biến của salmonella A1-R ức chế sự tăng trưởng khối u trên chuột thí nghiệm và làm cho tế bào ung thư nhạy cảm hơn với thuốc điều trị.[2]
Một số loài vi khuẩn được dùng như liệu pháp duy nhất, nhưng hầu hết vi khuẩn được dùng như phương tiện để đưa các vật liệu trị liệu như DNA, siRNA, độc tố, các enzym tiền thuốc (prodrug-enzyme), hay kết hợp với các liệu pháp khác để cải thiện hiệu quả.[2]
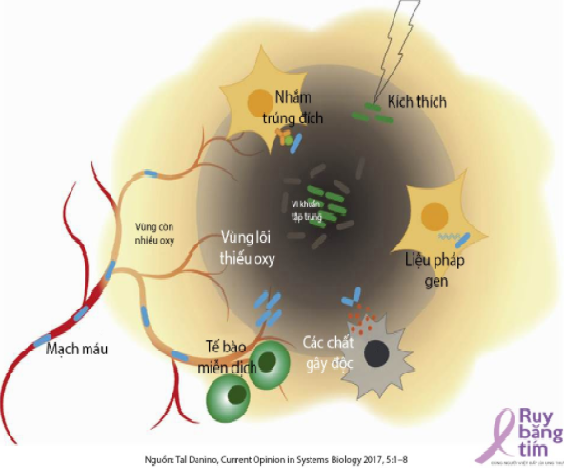
Hình 2. Các chiến lược tấn công khối u sử dụng vi khuẩn
1. Kích thích các đáp ứng miễn dịch:
Một trong những yếu tố quan trọng có thể ứng dụng để tiêu diệt khối u là nhờ vào đáp ứng của hệ miễn dịch trong cơ thể chúng ta.
Tuy nhiên quá trình hình thành khối u kích hoạt nhiều cơ chế giúp tế bào ung thư lẩn tránh sự tấn công của hệ miễn dịch. Một số nghiên cứu đã cho thấy liệu pháp ung thư sử dụng vi khuẩn làm cho các tế bào miễn dịch nhận biết tế bào ung thư dễ dàng hơn và kích ứng các đáp ứng miễn dịch tấn công khối u.
Một trong những hướng tiếp cận là hoạt hóa con đường đáp ứng viêm, sử dụng chủng Salmonella typhimurium DppGpp. Thông qua con đường này có thể làm tăng các cytokine (là các protein do các loại bạch cầu đáp ứng viêm sản xuất ra) gây đáp ứng viêm như IL-1b, TNF-a, IL-18 từ đó ức chế khối u phát triển.[1]
Năm 2017 nhóm nghiên cứu của Giáo Sư Min-Joon Jung đã công bố trên tạp chí Science translational medicine về nghiên cứu mới sử dụng chủng Salmonella có khả năng tiết ra flagellin B từ Vibrio vulnificus. Vi khuẩn tiết FlaB có hiệu quả ức chế sự tăng trưởng khối u và ức chế quá trình di căn cũng như kéo dài khả năng sống trên mô hình chuột ung thư. Việc tiết ra flaB giúp kích hoạt các đáp ứng miễn dịch tự nhiên thông qua các thụ thể TRL (Toll-like receptor) như TRL4 và TRL5.[5]
Một nghiên cứu khác của Weibel và cộng sự cho thấy sử dụng chủng E.coli K14 trên mô hình chuột làm tái cấu trúc lại vùng bị thiếu oxy; loại trừ các đại thực bào và một số các yếu tố liên quan đến di căn khác; tăng biểu hiện TNF alpha, MMP9 và làm giảm khả năng di căn phổi.[2]
Các đại thực bào liên quan đến khối u (TAM- tumor associated macrophages) được tìm thấy trong nhiều loại khối u và liên quan đến tiên lượng xấu về kết quả bệnh. Bằng việc sử dụng Shigella flexneri, nhóm nghiên cứu của Galmbacher loại trừ các đại thực bào này ra khỏi khối u vú trên chuột, từ đó giúp làm tăng hiệu quả ức chế khối u. [2]
2. Đưa DNA và siRNA đến khối u
Một trong những cách tiếp cận chính của chiến lược này là khả năng mang và phân phối các RNA can thiệp từ bên ngoài (RNA interference – RNAi) nhờ các kỹ thuật di truyền. Các RNA này giúp làm ức chế sự phiên mã và biểu hiện của các gen đích liên quan đến sự phát triển của khối u. Trong chiến lược này, các shRNA( small hairpin RNA – các RNA có cấu trúc kẹp tóc có chức năng ức chế biểu hiện của 1 gen nhất định) được chuyển vào tế bào và hình thành các siRNA (small interference RNA) từ đó kích hoạt việc ức chế phiên mã của các gen đích.
Đầu tháng 3, 2019 , TS. Phan Xuân Thúy, TS. Nguyễn Hồng Vũ và các cộng sự tại viện nghiên cứu City of Hope, Hoa kỳ công bố một nghiên cứu mới về việc sử dụng liệu pháp Salmonella nhắm mục tiêu protein indoleamine 2,3 dioxygenase 1(IDO).Đây là một điểm kiểm soát miễn dịch trong tế bào và thườngbiểu hiện vượt mức trong nhiều loại ung thư gồm có ung thư đại trực tràng. Nghiên cứu này sử dụng Salmonella để đưa shRNA nhằm ức chế sự biểu hiện của gen IDO . Kết quả nghiên cứu cho thấy việc Salmonella mang shRNA này ức chế sự tăng trưởng khối u, đồng thời tăng hiệu quả đáp ứng miễn dịch tự nhiên bởi các bạch cầu trung tính. Hơn nữa, kết quả nghiên cứu này còn cho thấy việc sử dụng Salmonella để chuyển shRNA-IDO có hiệu quả cao hơn so với dùng chất ức chế IDO là epacadostat, một loại thuốc đang được thử nghiệm lâm sàng.[6]
Bên cạnh đó nhiều nghiên cứu sử dụng E.coli hay Listeria monocytogenes mang shRNA CTNNB1 (gen mã hóa cho β-catenin, một gen có vai trò quan trọng trong sự phát triển khối u, nó hoạt hóa các gen gây ung thư khác như c-myc, cyclin D1). Kết quả cho thấy ức chế sự phát triển ung thư đại trực tràng trên mô hình chuột ung thư. Việc sử dụng E.Coli đã được FDA Hoa Kỳ cho phép để bắt đầu thử nghiệm lâm sàng. Ngoài CTNNB1, Một số các gen đích khác cũng được sử dụng như Stat3, bcl2 trên các chủng vi khuẩn Salmonella cũng cho thấy hiệu quả ức chế khối u[7]
3. Dùng vi khuẩn để sản sinh ra các yếu tố tiêu diệt khối u hay dùng vi khuẩn để phân phối các độc tố hay tiền thuốc:
Vì vi khuẩn có bộ máy tổng hợp protein của riêng nó nên một chiến lược tiềm năng là sử dụng chính khả năng đó để vi khuẩn sản xuất ra các protein liệu pháp và phân phối vào khối u. Đây là một hướng nghiên cứu tiềm năng khi kết hợp các kỹ thuật di truyền với khả năng tăng sinh cao của vi khuẩn và tính hóa ứng động của chúng đến vị trí khối u.
4. Sử dụng vi khuẩn để tổng hợp protein gây độc trên khối u
Năm 2010, TS.Nguyễn Hồng Vũ và các cộng sự tại đại học quốc gia Chonnam, Hàn Quốc tạo ra chủng vi khuẩn Salmonella khiếm khuyết trong việc tổng hợp Guanosin 5’-diphosphate-3’-dipophospahte (ppGpp). Vi khuẩn này biểu hiện protein gây độc Cytolysin A để tấn công khối u. Protein gây độc được kiểm soát tổng hợp bằng hệ thống pBAD để đảm bảo tính an toàn của liệu pháp.Nghiên cứu này được công bố trên tạp chí Cancer research thuộc hiệp hội nghiên cứu ung thư Mỹ.[8]
Một nghiên cứu khác của nhóm nghiên cứu sử dụng E.coli để sản sinh Cystolysin A nhằm tiêu diệt tế bào ung thư được công bố trên tạp chí Molecular therapy thuộc Hiệp hội Liệu pháp gen và tế bào Hoa Kỳ năm 2010.[9]
Một số nghiên cứu khác cũng dùng vi khuẩn để sinh ra các enzyme là các thuốc kháng sinh (bacteriocin) để tiêu diệt khối u. Các thuốc kháng sinh này không gây đáp ứng miễn dịch, có thể phân hủy theo con đường sinh học và gây độc cho tế bào ung thư. Năm 2009, nhóm nghiên cứu của TS.Paulo và John Rothman tại công ty Advaxis cùng viện nghiên cứu ung thư Ludwig-Sao paulo tiến hành thử nghiệm lâm sàng pha I vắc xin Lm-LLO-E7, đây là liệu pháp sử dụng Listeria monocytogenes nhằm tiết ra các kháng nguyên HPV16 E7 trong một cấu trúc liên kết với protein Listeria Listeriolysin O, nghiên cứu được sử dụng để thử nghiệm lâm sàng cho các bệnh nhân ung thư cổ tử cung có di căn và hiện tại đang được tiến hành thử nghiệm lâm sàng pha II. [12, 13]
Ngoài ra còn nhiều nghiên cứu khác về các thuốc kháng sinh như Colicin từ E.coli có khả năng ức chế nhiều loại tế bào ung thư trong phòng thí nghiệm như tế bào ung thư vú, ung thư đại trưc tràng, ung thư cổ tử cung, hay Colicin từ Klebsialla pneumoniae (Microcin E492) có khả năng gây chết các dòng tế bào ung thư từ người như Hela, Jurkat, các tế bào ung thư đại trực tràng mà không ảnh hưởng tới các tế bào thường. Hay Nisin từ vi khuẩn Lactobacillus lactis có hiệu quả gây độc lên tế bào ung thư vú người MCF-7, tế bào ung thư gan HepG2 và cả trên mô hình động vật, Nisin thì an toàn với người và được WHO cho phép sử dụng trên người.[1]
Ngoài các Enzyme là các thuốc kháng sinh, vi khuẩn còn tiết ra các enzyme là các tiền thuốc, trong phương pháp này các thuốc liệu pháp chỉ được hoạt động khi đến vị trí đích nhờ vào enzyme từ vi khuẩn. Một số nghiên cứu trên enzyme vi khuẩn E.coli là nitroreductase, enzyme này sẽ hoạt hóa tiền thuốc CB 1954 thông một chất có độc tính vào vi khuẩn Clostridium beijerinckii. Nitroreductase được Clostridia sản suất sẽ tăng cường khả năng tiêu diêt tế bào ung thư cả trên in vitro và trên mô hình chuột. bên cạnh đó Clostridium được thiết kế để biểu hiện một E.coli gen mã hóa cytosine deaminase (CD) làm tăng tính nhạy cảm của tế bào ung thư EMT6 với thuốc trị ung thư 5-Fluorcytosine 500 lần.[2]
Sử dụng vi khuẩn để kích ứng quá trình apoptosis đặc hiệu cho tế bào ung thư
Bên cạnh dùng vi khuẩn để sinh ra các protein gây độc nhằm tiêu diệt khối u, nhờ vào các kỹ thuật gen, các nhà khoa học còn dùng vi khuẩn để biểu hiện các gen liên quan đến gây chết tế bào ung thư qua apoptosis (chết theo lập trình)
Ví dụ, yếu tố hoại tử khối u kích ứng apoptosis TRAIL là một thành viên trong họ các yếu tố hoại tử khối u kích thích gây apoptosis tế bào ung thư khi gắn lên các thụ thể DR4, DR5 mà không gắn lên tế bào thường. Hu và cộng sự thiết kế 1 chủng bifidobacterium longum biểu hiện TRAIL và cho thấy hiệu quả ức chế khối u trên mô hình chuột. tương tự một nghiên cứu khác sử dụng chủng Salmonella typhimurium được thiết kế thể sản xuất ra TRAIL. Một số các phân tử đích khác được nhắm tới và cho kết quả tiêu diệt khối u như TNF-a, FasL hay IL-2, IL-18, CCL21, LIGHT, các nghiên cứu này cũng sử dụng các chủng Salmonella như Salmonella enterica, Salmonella typhimurium.[2, 7]
Năm 2014, nhóm nghiên cứu công bố trên tạp chí PLOS ONE về việc sử dụng MTD – vùng gắn NOXA ti thể, một đích phiên mã của p53 nhằm gây chết tế bào ung thư thông qua kích ứng apoptosis bằng việc phá hủy các ti thể và kích thích apoptosis. Hệ thống phage phân giải holin/lysine được phát triển để phân phối các độc tố hay một peptide mới CPP từ kênh kali DS4.3 được gắn vào MTD và đưa vào tế bào ung thư.[11]
5. Kết hợp các liệu pháp:
Mặc dù có nhiều thuận lợi nhưng việc sử dụng vi khuẩn không đủ hiệu quả hoàn toàn để ức chế sự phát triển của khối u, do đó nhiều nghiên cứu cho thấy việc kết hợp của liệu pháp này với các liệu pháp khác giúp cải thiện hiệu quả nhiều hơn.
Việc sử dụng kết hợp chất ức chế hình thành mạch máu như endostatin với vi khuẩn Bifidobacterium biểu hiện TRAIL có thể kích hoạt tiêu diệt khối u thông qua 2 cơ chế: endostatin ức chế hình thành các mạch máu và hạn chế việc cung cấp các chất dinh dưỡng cho khối u tăng trưởng, trong khi việc biểu hiện TRAIL hoạt hóa con đường gây chết tế bào apoptosis. Bên cạnh đó việc sử dụng các chủng vi khuẩn kết hợp với hóa trị cho thấy hiệu quả của thuốc cao hơn trong khi sử dụng liều lượng thấp hơn, ví dụ như adriamycin.
Không chỉ kết hợp với hóa trị, liệu pháp vi khuẩn cũng được kết hợp với xạ trị. Platt và cộng sự Salmonella đột biến lipid A được tăng cường hiệu quả khi kết hợp với sử dụng tia X. từ nghiên cứu này có thể đưa ra một số giả thiết: tia X làm các tế bào ung thư bị tổn thương do đó dễ bị xâm nhiễm bởi Salmonella hơn hay bị tấn công bởi chất độc từ Salmonella; Tia X làm thay đổi vi môi trường khối u làm Salmonella dễ xâm nhiễm hay tia X làm các tế bào ung thư bị tổn thương và bị hệ miễn dịch tấn công thông qua sự có mặt của Salmonella. [2]
III. Kết luận
Các chiến lược điều trị ung thư dựa trên vi khuẩn có tiềm năng lớn để phát triển thành phương pháp cho điều trị ung thư. Nhiều kết quả nghiên cứu cho thấy sự kết hợp phương pháp dựa trên vi khuẩn và các phương pháp khác giúp cải thiện đáng kể khả năng tiêu diệt khối u.
Tuy nhiên vẫn còn một thời gian nữa để có thể đưa những nghiên cứu này ứng dụng trên lâm sàng. Bên cạnh đó, để giảm sự nguy hiểm từ vi khuẩn, hầu hết các chủng vi khuẩn được dùng là nhược độc (được giảm độc tính) hay dùng kỹ thuật di truyền để loại bỏ 1 số gen có chứa nguy cơ gây hại.
Với nhiều kết quả khả quan và một số liệu pháp đang được thử nghiệm lâm sàng pha I, pha II, hy vọng trong thời gian tới, với những tiến bộ của kỹ thuật y sinh, đặc biệt là các kỹ thuật trên gen sẽ giúp mau chóng đưa liệu pháp điều trị dựa trên vi khuẩn có thể ứng dụng trên lâm sàng, mở ra những cánh cửa mới cho những bệnh nhân ung thư.
Chịu trách nhiệm nội dung: TS. Trịnh Vạn Ngữ, Viện Khoa học Y sinh SoonChunHyang, ĐH SoonChunHyang, Hàn Quốc
Cố vấn nội dung:
TS.Nguyễn Hồng Vũ, Viện Nghiên cứu City of Hope, California, Hoa Kỳ
TS.Lê Anh Phương, Harvard Medical School, Boston’s Children Hospital, Hoa Kỳ
Tài liệu tham khảo
- Song, S., M.S. Vuai, and M. Zhong, The role of bacteria in cancer therapy – enemies in the past, but allies at present. Infect Agent Cancer, 2018. 13: p. 9.
- Nguyen, V.H. and J.J. Min, Salmonella-Mediated Cancer Therapy: Roles and Potential. Nucl Med Mol Imaging, 2017. 51(2): p. 118-126.
- Sarotra, P. and B. Medhi, Use of Bacteria in Cancer Therapy. Recent Results Cancer Res, 2016. 209: p. 111-121.
- Toso, J.F., et al., Phase I study of the intravenous administration of attenuated Salmonella typhimurium to patients with metastatic melanoma. J Clin Oncol, 2002. 20(1): p. 142-52.
- Jin hai zheng, v.h.n., sheng-nan jiang, seung-hwan park, wenzhi tan, seol hee hong, myung geun shin, ik-joo chung, yeongjin hong, hee-seung bom, hyon e. Choy, shee eun lee, joon haeng rhee, jung-joon min, Two-step enhanced cancer immunotherapy with engineered Salmonella typhimurium secreting heterologous flagellin. Science Translational Medicine, 2017.
- Phan, T., et al., Salmonella-mediated therapy targeting indoleamine 2, 3-dioxygenase 1 (IDO) activates innate immunity and mitigates colorectal cancer growth. Cancer Gene Ther, 2019.
- Paton, A.W., R. Morona, and J.C. Paton, Bioengineered microbes in disease therapy. Trends Mol Med, 2012. 18(7): p. 417-25.
- Nguyen, V.H., et al., Genetically engineered Salmonella typhimurium as an imageable therapeutic probe for cancer. Cancer Res, 2010. 70(1): p. 18-23.
- Jiang, S.N., et al., Inhibition of tumor growth and metastasis by a combination of Escherichia coli-mediated cytolytic therapy and radiotherapy. Mol Ther, 2010. 18(3): p. 635-42.
- Min, J.J., et al., Quantitative bioluminescence imaging of tumor-targeting bacteria in living animals. Nat Protoc, 2008. 3(4): p. 629-36.
- Jeong, J.H., et al., Anti-tumoral effect of the mitochondrial target domain of Noxa delivered by an engineered Salmonella typhimurium. PLoS One, 2014. 9(1): p. e80050.
- Maciag, P.C., S. Radulovic, and J. Rothman, The first clinical use of a live-attenuated Listeria monocytogenes vaccine: A Phase I safety study of Lm-LLO-E7 in patients with advanced carcinoma of the cervix. Vaccine, 2009. 27(30): p. 3975-3983.
- Gardlik, R., et al., Gene therapy for cancer: bacteria-mediated anti-angiogenesis therapy. Gene Ther, 2011. 18(5): p. 425-31.